Некротический энтероколит - Necrotizing enterocolitis
| Некротический энтероколит | |
|---|---|
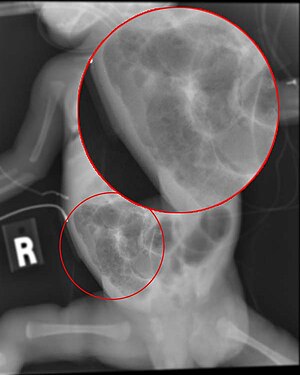 | |
| Рентгенограмма ребенка с некротическим энтероколитом | |
| Специальность | Педиатрия , гастроэнтерология , неонатология |
| Симптомы | Плохое питание, вздутие живота, снижение активности, рвота из желчи |
| Осложнения | Синдром короткой кишки , стриктуры кишечника , задержка развития |
| Причины | Не понятно |
| Факторы риска | Преждевременные роды , врожденные пороки сердца , асфиксия при рождении , обменное переливание крови , длительный разрыв плодных оболочек |
| Дифференциальная диагностика | Сепсис , трещина заднего прохода , инфекционный энтероколит , болезнь Гиршпрунга |
| Профилактика | Грудное молоко , пробиотики . |
| Уход | Покой кишечника , назогастральный зонд , антибиотики , хирургия |
| Прогноз | Риск смерти 25% |
Некротический энтероколит ( НЭК ) - разрушительное кишечное заболевание, поражающее недоношенных младенцев или детей с очень низкой массой тела при рождении. Симптомы могут включать плохое кормление, вздутие живота, снижение активности, кровь в стуле, рвота из желчи , смерть кишечника, полиорганной недостаточности и даже смерти.
Точная причина неясна. Однако было выявлено несколько факторов риска. Постоянно описываемые факторы риска включают искусственное вскармливание, дисбактериоз кишечника, низкий вес при рождении и недоношенность. Материнские факторы, такие как хориоамнионит, злоупотребление кокаином, ограничение внутриутробного роста, внутрипеченочный холестаз во время беременности, повышенный индекс массы тела, отсутствие пренатальных стероидов, способ родоразрешения, отслойка плаценты, преэклампсия и курение, не всегда были связаны с развитием НЭК. . К другим потенциально связанным факторам риска относятся врожденные пороки сердца , асфиксия при рождении , обменное переливание крови и разрыв плодных оболочек перед родами . Считается, что основной механизм заключается в сочетании плохого кровотока и инфекции кишечника. Диагноз ставится на основании симптомов и подтверждается медицинской визуализацией .
Профилактика включает употребление грудного молока и пробиотиков . Лечение включает в себя покой кишечника , орогастральный зонд , внутривенное введение жидкости и внутривенное введение антибиотиков . Операция требуется тем, у кого в брюшной полости есть свободный воздух . Также может потребоваться ряд других поддерживающих мер. Осложнения могут включать синдром короткого кишечника , стриктуры кишечника или задержку развития .
Около 7% рожденных преждевременно развиваются НЭК; однако вероятность развития этого заболевания у младенца напрямую связана с отделением интенсивной терапии, в которое он помещен. Начало заболевания обычно приходится на первые четыре недели жизни. Среди пострадавших умирают около 25%. С равной частотой страдают представители пола. Впервые это состояние было описано между 1888 и 1891 годами.
Признаки и симптомы
Состояние обычно наблюдается у недоношенных детей, и время его появления обычно обратно пропорционально сроку беременности ребенка при рождении (то есть, чем раньше ребенок рождается, тем более поздние признаки НЭК обычно видны).
Первоначальные симптомы включают непереносимость кормления и замедление роста, увеличение количества остаточных веществ в желудке, вздутие живота и кровавый стул . Симптомы могут быстро прогрессировать в брюшной обесцвечивание с перфорация кишечника и перитонита и системной гипотензии , требующих интенсивной медицинской помощи .
Причина
Точная причина неясна. Было задействовано несколько факторов риска:
Материнские факторы
- Кислотоподавляющие препараты
- Хориоамнионит
- Злоупотребление кокаином
- Ограничение внутриутробного роста
- Повышенный индекс массы тела
- Внутрипеченочный холестаз при беременности
- Отсутствие пренатальных стероидов
- Способ доставки
- Отслойка плаценты
- Преэклампсия
- Курение
Основные факторы риска
- Низкий вес при рождении
- Недоношенность
- Смесь для кормления
- Дисбактериоз кишечника
Прочие факторы риска
- Острая гипоксия
- Воздействие антибиотиков
- Переливание крови
- Сердечные аномалии
- Неонатальная анемия
- Плохая кишечная перфузия
- Длительное использование индометацина для закрытия открытого артериального протока
Диагностика
Диагноз обычно подозревается клинически, но часто требуется помощь диагностической визуализации, чаще всего рентгенографии , которая может показать кишечник и может показать области с мертвой тканью или перфорацией кишечника. Специфические рентгенологические признаки НЭК связаны с конкретными стадиями болезни Белла:
-
1 стадия Белла (подозрение на заболевание) :
- Легкое системное заболевание ( апноэ , вялость, учащенное сердцебиение , нестабильность температуры)
- Легкие симптомы со стороны кишечника (вздутие живота, увеличение остаточного количества желудочного содержимого, кровавый стул)
- Неспецифические или нормальные рентгенологические признаки
-
2 стадия Белла (определенное заболевание) :
- Системные симптомы от легкой до умеренной степени тяжести
- Дополнительные кишечные признаки (отсутствие звуков кишечника, болезненность в животе)
- Специфические рентгенологические признаки ( кишечный пневматоз или газ в воротной вене)
- Лабораторные изменения ( метаболический ацидоз , слишком мало тромбоцитов в кровотоке)
-
3 стадия Белла (запущенная болезнь) :
- Тяжелое системное заболевание ( низкое артериальное давление )
- Дополнительные кишечные признаки (резкое вздутие живота, перитонит)
- Тяжелые рентгенологические признаки ( пневмоперитонеум )
- Дополнительные лабораторные изменения (метаболический и респираторный ацидоз, диссеминированное внутрисосудистое свертывание )
Ультрасонография оказалась полезной, поскольку она может обнаружить признаки и осложнения НЭК до того, как они станут очевидными на рентгенограммах, особенно в случаях, когда речь идет о недостатке кишечных газов, отсутствии газов в брюшной полости или дозорной петле. В конечном итоге диагноз ставится у 5–10% новорожденных с очень низкой массой тела при рождении (<1500 г).
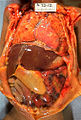
Макропатология некротического энтероколита новорожденных. Вскрытие младенца показывает вздутие живота, некроз кишечника и кровотечение, а также перитонит из-за перфорации.
Диагностика НЭК более сложна у недоношенных детей из-за неявных симптомов и рентгенологических признаков. Самый недоношенный ребенок подвергается наибольшему риску развития НЭК.
Профилактика
Профилактика включает употребление грудного молока и пробиотиков. Политика Американской академии педиатрии 2012 года рекомендовала кормить недоношенных детей грудным молоком , обнаружив «значительные краткосрочные и долгосрочные положительные эффекты», включая снижение частоты НЭК от половины до трех четвертей.
Небольшое количество перорального кормления грудным молоком, начинающееся как можно скорее, в то время как младенца в основном кормят внутривенно, заставляет незрелый кишечник созреть и подготовиться к большему потреблению через рот. Если материнское молоко недоступно, можно использовать грудное молоко из банка молока или из донорского молока. Клетки слизистой оболочки кишечника не получают достаточного питания из артериального кровоснабжения, чтобы оставаться здоровыми, особенно у очень недоношенных детей, у которых кровоснабжение ограничено из-за незрелого развития капилляров, поэтому необходимы питательные вещества из просвета кишечника.
На пути к пониманию воздействия на грудное молоко эксперты отметили, что коровье и грудное молоко различаются по своему иммуноглобулярному и гликановому составу. Из-за относительной простоты производства олигосахариды грудного молока (HMO) представляют особый интерес при добавлении и вмешательстве.
Cochrane обзор в 2020 году обнаружил , низко- до умеренного качества доказательства того, что добавление пробиотик энтеральны «предотвращает тяжелая NEC, а также смертность от всех причин у недоношенных детей» и что дальнейшие испытания высокого качества необходимы для информирования политики и практики.
Увеличение объемов энтерального питания более низкими дозами, по-видимому, не снижает риск НЭК или смерти у очень недоношенных детей. Прекращение кормления ребенка ртом более 4 дней, по-видимому, не имеет защитных преимуществ.
Уход
Если у ребенка диагностирован НЭК, лечение следует начинать немедленно. Лечение состоит в основном из поддерживающей терапии, включая обеспечение покоя кишечника путем прекращения энтерального питания, декомпрессию желудка с прерывистым отсасыванием, восполнение жидкости для коррекции электролитных нарушений и потерь третьего пространства , поддержку артериального давления, парентеральное питание и своевременную терапию антибиотиками.
Мониторинг является клиническим, хотя серийные рентгеновские снимки брюшной полости в положении лежа на спине и в положении лежа на левом боку следует проводить каждые шесть часов.
По мере выздоровления младенца от NEC кормление вводится постепенно. «Трофические кормления» или кормления небольшими объемами (<20 мл / кг / день) обычно начинаются первыми. Как и чем кормить, зависит от степени поражения кишечника , необходимости хирургического вмешательства и клинического внешнего вида ребенка.
Если заболевание не удалось остановить только с помощью медикаментозного лечения или при перфорации кишечника, обычно требуется немедленная экстренная операция по удалению мертвой кишки, хотя у очень нестабильных младенцев в качестве временной меры могут быть введены дренажные трубки из брюшной полости. Операция может потребовать колостомы , которую можно будет отменить позже. Некоторые дети могут страдать от синдрома короткой кишки, если необходимо удалить обширные участки кишечника.
В случае грудного ребенка, у которого кишечник остается прерванным, может оказаться полезным хирургическое создание слизистой фистулы или соединения с дистальным отделом кишечника, поскольку это позволяет вернуть выход стомы в дистальный отдел кишечника. Считается, что этот процесс повторного кормления улучшает адаптацию кишечника и способствует продвижению кормов.
Прогноз
Типичное выздоровление от НЭК в случае успеха медикаментозного нехирургического лечения включает 10–14 дней или более без перорального приема, а затем продемонстрированную способность возобновить кормление и набрать вес. Выздоровление только после НЭК может быть затруднено из-за сопутствующих заболеваний, которые часто сопровождают недоношенность . Долгосрочные осложнения медицинского НЭК включают непроходимость кишечника и анемию.
В США в 2013 году NEC вызвала 355 смертей на 100 000 живорождений по сравнению с 484 случаями на 100 000 живорождений в 2009 году. Показатели смертности среди чернокожего населения были почти в три раза выше, чем среди белого населения.
Когда НЭК диагностируют и сразу приступают к лечению, прогноз для младенцев, как правило, очень хороший. Большинство младенцев полностью выздоравливают без каких-либо дополнительных проблем со здоровьем. В целом выживают около 70-80% младенцев, у которых развивается НЭК. Медикаментозное лечение НЭК показывает повышенные шансы на выживание по сравнению с хирургическим лечением. Несмотря на значительный риск смертности, долгосрочный прогноз для младенцев, перенесших операцию НЭК, улучшается с коэффициентом выживаемости 70–80%. Тем не менее, выжившие после «хирургического НЭК» все еще подвержены риску возможных долгосрочных осложнений, таких как сужение кишечника или синдром короткой кишки и нарушение развития нервной системы .
использованная литература
внешние ссылки
| Классификация | |
|---|---|
| Внешние ресурсы |