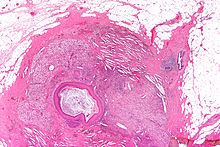
Субареолярный абсцесс - Subareolar abscess
Субареолярный абсцесс, также называемый болезнью Зуски (только непарперический случай), представляет собой подкожный абсцесс ткани груди под ареолой соска. Это часто асептическое воспаление и было связанно с плоскоклеточной метаплазией из млечных протоков .
Под этим термином обычно понимаются абсцессы груди, расположенные в ретроареолярной области или периареолярной области, но не на периферии груди.
Субареолярный абсцесс может развиваться как во время лактации, так и экстрапурперально, абсцесс часто раздувается вверх и вниз при повторных свищах .
Патофизиология
90% заболевших - курильщики, однако только у очень небольшой части курильщиков развивается это поражение. Было высказано предположение, что либо прямой токсический эффект, либо гормональные изменения, связанные с курением, могут вызвать плоскоклеточную метаплазию млечных протоков. Неизвестно, регрессирует ли поражение после отказа от курения .
Внезапные случаи заболевания часто связаны с гиперпролактинемией или проблемами со щитовидной железой . Также сахарный диабет может быть фактором, способствующим возникновению непарперального абсцесса груди .
Уход
Лечение проблематично, если не удается успешно диагностировать и лечить основное эндокринное заболевание.
Исследование Goepel и Panhke показало, что воспаление следует контролировать с помощью бромокриптина даже при отсутствии гиперпролактинемии.
При остром воспалении назначают лечение антибиотиками. Однако одно это редко бывает эффективным, и лечение субареаолярного абсцесса в первую очередь хирургическое. В случае острого абсцесса выполняется разрез и дренирование с последующим лечением антибиотиками. Однако, в отличие от периферического абсцесса груди, который часто разрешается после антибиотиков, разреза и дренажа, субареолярный абсцесс груди имеет тенденцию к рецидиву, часто сопровождающийся образованием свищей, ведущих от области воспаления к поверхности кожи. Во многих случаях, особенно у пациентов с рецидивирующим субареолярным абсцессом, показано иссечение пораженных млечных протоков вместе с удалением любого хронического абсцесса или свища. Это можно сделать с помощью радиального или околосареолярного разреза.
Не существует единого мнения о том, каким должен быть стандартный способ лечения этого состояния. В недавней обзорной статье, лечение антибиотиками, оценка ультразвука и, если жидкость присутствует, ультразвука -guided тонкой иглой аспирации абсцесса с 18 калибра иглы , под солевым промыванием до ясно, было предложено в качестве исходной линии для лечения рака молочной абсцесс в послеродовых и непериодических случаях, включая центральный (субареолярный) абсцесс (подробнее см. абсцесс груди ). В другом месте было указано, что лечение субареолярного абсцесса вряд ли будет эффективным, если оно не касается протоков как таковых.
Резекция протока традиционно использовалась для лечения этого состояния; оригинальная процедура Хэдфилда была многократно улучшена, но долгосрочный успех остается низким даже для радикальной хирургии. Петерсен даже предполагает, что повреждение, вызванное предыдущей операцией, является частой причиной субареолярных абсцессов. Goepel, Pahnke и другие авторы рекомендуют выполнять операции только с сопутствующим лечением бромокриптином.
Плоская метаплазия млечных протоков
Плоскоклеточные метаплазии из млечных протоков - сокращенно SMOLD является изменением где нормальный двойного слой кубовидного эпителий молочные протоки заменяется плоскоклеточным ороговевающие слоев клеток. Образующийся эпителий очень похож на нормальную кожу, поэтому некоторые авторы говорят об эпидермализации. SMOLD редко встречается у женщин в пременопаузе (возможно, 0,1-3%), но чаще (возможно, до 25%) у женщин в постменопаузе, где он вообще не вызывает никаких проблем.
SMOLD выглядит совершенно доброкачественным поражением и может существовать, не вызывая никаких симптомов. В принципе, это должно быть полностью обратимым, как следует из классификации метаплазии . Из-за трудностей в наблюдении за фактическими изменениями и редкой частоты поражения это, по-видимому, не задокументировано.
Последний отдел млечных протоков всегда выстлан плоским ороговевшим эпителием, который, по-видимому, выполняет важные физиологические функции. Например, кератин образует пробки, закрывающие вход в канал, и обладает бактериостатическими свойствами. В SMOLD ороговевающая выстилка, которая должна образовывать только концы млечных протоков, глубоко проникает в протоки.
SMOLD отличается от плоскоклеточной метаплазии, которая может возникать при папиломатозной гиперплазии. Считается, что это не связано с плоскоклеточным раком груди, который, вероятно, возникает из разных типов клеток.
Кератиновые пробки (мусор), производимые SMOLD, были предложены в качестве причины рецидивов субареолярных абсцессов, вызывая секреторный застой. Эпидермальная подкладка также имеет иную проницаемость, чем нормальная, что препятствует резорбции секрета желез. Резорбция необходима для удаления застойных выделений внутри протока - и, по крайней мере, не менее важно, она влияет на осмотический баланс, который, в свою очередь, является важным механизмом в контроле лактогенеза (это актуально как при послеродовом, так и непурперальном мастите ).
Хотя у кормящих женщин это может показаться очень вероятным патогенезом, существует некоторая неопределенность в отношении патогенеза у нелактирующих женщин, у которых секреция груди должна быть априори минимальной. Похоже, что для возникновения субареолярного абсцесса также должна присутствовать патологическая стимуляция лактогенеза, и успех лечения бромокриптином, по-видимому, подтверждает это по сравнению с низкой эффективностью обычных антибиотиков и хирургических методов лечения, задокументированных Hanavadi et al.
Еще одна неуверенность в связи SMOLD и субареолярного абсцесса заключается в том, что плоскоклеточная метаплазия очень часто вызывается воспалительными процессами. SMOLD может быть причиной воспаления - или результатом предыдущего или длительного воспаления.
SMOLD обычно поражает несколько протоков и часто (относительно чрезвычайно низкой абсолютной распространенности) обе груди, поэтому весьма вероятно, что вовлечены системные изменения, такие как гормональные взаимодействия.
В этиологии SMOLD учитывались по крайней мере следующие факторы: реактивное изменение на хроническое воспаление, системные гормональные изменения, курение, нарушение регуляции экспрессии бета-катенина, изменения в метаболизме или экспрессии ретиноевой кислоты и витамина D.
Дефицит витамина А может вызвать эпидермилизацию протоков и плоскоклеточную метаплазию, а также, вероятно, способствовать развитию инфекции. Наблюдалось, что дефицит витамина А вызывает плоскоклеточную метаплазию во многих типах эпителия. Однако добавление витамина А будет полезно только в исключительных случаях, потому что обычно местный катаболизм витамина А является регулирующим фактором.
Известно, что плоская метаплазия эпителия груди чаще встречается у женщин в постменопаузе (где она вообще не вызывает никаких проблем). Стауроспорин , неспецифический ингибитор протеинкиназы C, может вызывать плоскоклеточную метаплазию в ткани молочной железы, в то время как другие известные ингибиторы PKC не проявляют этого эффекта. Стимуляция цАМФ также может вызывать плоскоклеточную метаплазию.
Исследовать
Для оценки аномалий сосково-ареолярного комплекса может потребоваться несколько методов визуализации.
В двух исследованиях, проведенных в Японии, МРТ высокого разрешения с микроскопической катушкой, обеспечивающей разрешение в плоскости 0,137 мм, использовалась для подтверждения наличия абсцессов, изолированных свищей и воспаления, а также для выявления их положения с целью проведения операции.
использованная литература
дальнейшее чтение
- Касалес С.Дж., Хан Б., Смит Д.С., Четлен А.Л., Канеда Х.Д., Шериф С. (февраль 2014 г.). «Непурперальный мастит и субареолярный абсцесс груди». AJR. Американский журнал рентгенологии (обзор). 202 (2): W133–9. DOI : 10,2214 / AJR.13.10551 . PMID 24450694 .